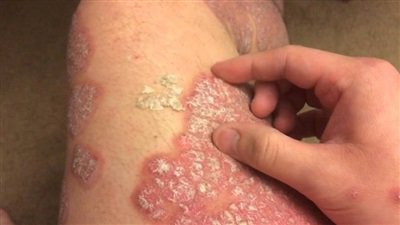
Tổng quan Vảy nến
Vảy nến còn được gọi là Psoriasis, là một trong những bệnh thuộc nhóm bệnh đỏ da bong vảy. Đây là tình trạng bệnh lý da mạn tính, tiến triển thành từng đợt, những đợt bệnh ổn định xen kẽ những đợt bùng phát, tái diễn dai dẳng suốt đời.
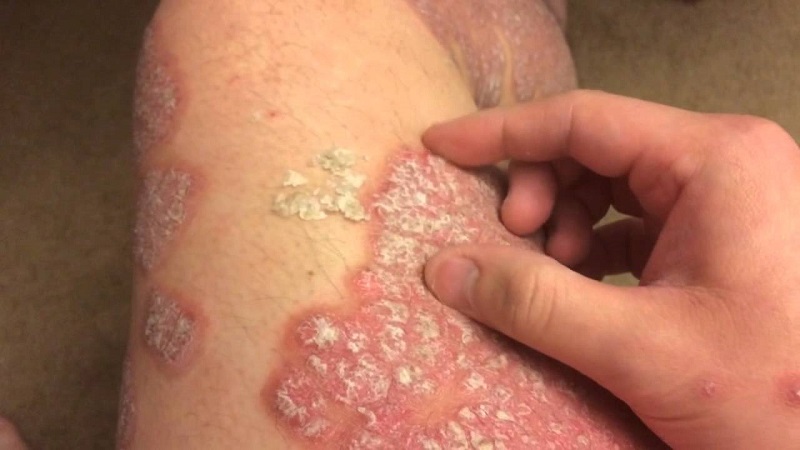
Hình ảnh bệnh vảy nến
Bệnh được đặc trưng bởi các mảng thương tổn màu đỏ trên da, có vảy, ranh giới rõ. Ngoài ra, Vảy nến còn có thể gây tổn thương ở niêm mạc, móng và khớp.
Bệnh có thể gặp ở hầu hết nước trên thế giới. Tỷ lệ bệnh Vảy nến chiếm khoảng 2-3% dân số tùy theo từng quốc gia. Theo thống kê, có khoảng 7,4 triệu người ở Hoa Kỳ mắc bệnh Vảy nến.
Bệnh không nguy hiểm đến tính mạng người bệnh tuy nhiên lại ảnh hưởng đến chất lượng cuộc sống của họ: ảnh hưởng thẩm mỹ, đời sống tinh thần cũng như kinh tế, vật chất…
Nguyên nhân Vảy nến
Nguyên nhân gây bệnh Vảy nến chưa được làm rõ. Nhiều quan điểm cho rằng Vảy nến là bệnh do rối loạn miễn dịch và có yếu tố di truyền.
Yếu tố di truyền
Bệnh Vảy nến thường gặp ở những người có HLA-B13, B17, BW57 và CW6, đặc biệt là HLA-CW6 chiếm 87% bệnh nhân. Người thừa hưởng một trong số các gen này làm cho họ có nhiều khả năng phát triển bệnh Vảy nến.
- HLA-B17 hay gặp ở Vảy nến thể giọt, đỏ da toàn thân.
- HLA-B13 hay gặp ở bệnh nhân Vảy nến có tiền sử nhiễm liên cầu.
- HLA-B27 hay gặp ở Vảy nến thể khớp hơn là Vảy nến da.
- Vảy nến mụn mủ có HLA-B8, BW35, CW7 và DR3, không có HLA-B13, B17
Theo Tổ chức Bệnh Vảy nến Quốc gia (NPF), chỉ khoảng 2-3% những người có gen này phát triển thành bệnh Vảy nến.
Tuy nhiên, người ta thấy rằng có nhiều yếu tố quyết định tính di truyền trong bệnh Vảy nến, bởi vậy, không một yếu tố riêng nào có thể gây được bệnh.
Cơ chế miễn dịch
Bệnh Vảy nến là kết quả của một quá trình sản xuất da quá mức. Bệnh xảy ra do hệ thống miễn dịch hoạt động quá mức làm tăng tốc độ phát triển của tế bào da. Các tế bào da bình thường sẽ sản sinh, tái tạo trong thời gian khoảng một tháng, hay nói cách khác, chu kì làm việc của da sẽ kéo dài trong khoảng 4 tuần. Còn với bệnh Vảy nến, các tế bào da lại làm điều này chỉ trong vài ngày. Thay vì các tế bào da được sản sinh đúng tiến độ, da chết sẽ được bong ra, mất đi qua việc chúng ta tắm rửa, kì cọ hàng ngày thì các tế bào da ở bệnh nhân Vảy nến lại liên tục được sản sinh, đốt cháy giai đoạn, ảnh hưởng đến sự tăng sinh và biệt hóa các tế bào ở lớp thượng bì nên tạo ra những lớp tế bào không hoàn chỉnh, chồng chất lên nhau và tạo nên các thương tổn Vảy nến.
Triệu chứng Vảy nến
Triệu chứng của bệnh Vảy nến rất đa dạng, ngoài biểu hiện ở da, còn có thể có thương tổn ở niêm mạc, móng, khớp. Những triệu chứng khác nhau ở mỗi người và phụ thuộc vào từng thể bệnh.
Thương tổn da
Dát đỏ
- Hình tròn, bầu dục, hoặc hình đa cung với kích thước khác nhau tạo thành những thể lâm sàng khác nhau (thể giọt, thể đồng tiền, thể mảng…)
- Trên phủ vảy da khô, gồm nhiều lớp xếp chồng lên nhau, độ dày không đều, dễ bong, vảy màu trắng đục như xà cừ, phủ kín toàn bộ dát đỏ, có khi chỉ phủ một phần và để lại vùng rìa thương tổn
- Sờ mềm, không thâm nhiễm, ấn kính mất màu
- Ranh giới rõ với da lành
Ngứa nhiều hay ít phụ thuộc từng bệnh nhân
Vị trí: thương tổn dát đỏ thường xuất hiện ở
- vùng tỳ đè, dễ bị cọ sát như: mặt duỗi các chi, khuỷu tay, đầu gối, mấu chuyển,…
- vùng bị sang chấn, vết bỏng, sẹo, vết cào gãi gọi là dấu hiệu Koebner (chấn thương gọi tổn thương).
Thương tổn thường có tính chất đối xứng 2 bên.
Nghiệm pháp Brocq (+)
- Dùng thìa Curette cạo trên thương tổn vảy nến theo phương pháp Brocq
- Cạo từ vài chục đến hàng trăm lần ta thấy: vảy da bong thành lát mỏng màu trắng đục như xà cừ
- Tiếp tục cạo ta lại thấy: một màng mỏng bong ra (gọi là màng bong)
- Dưới lớp màng bong quan sát thấy: bề mặt đỏ, nhẵn, bóng, có những điểm rớm máu gọi là hạt sương máu.
Ở bệnh nhân Vảy nến đã điều trị hoặc trường hợp Vảy nến có biến chứng thì dấu hiệu này không rõ.
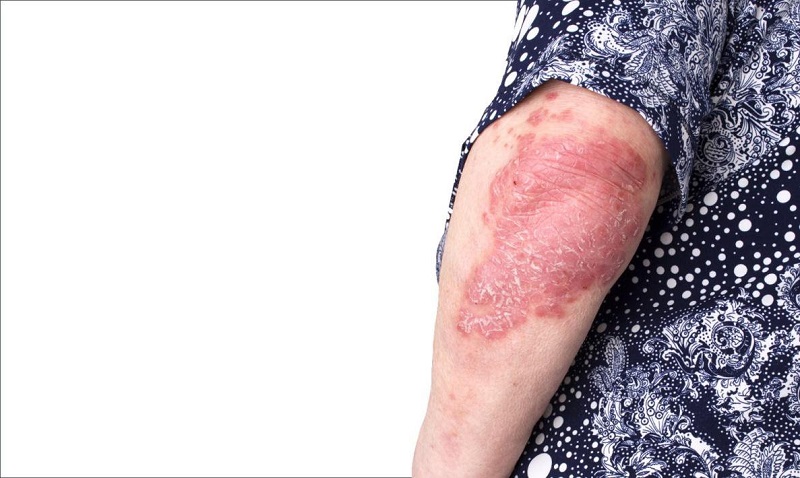
Vảy nến ở khuỷu tay
Thương tổn móng
Chiếm khoảng 30-50% số trường hợp bệnh nhân Vảy nến
Đa phần có kèm theo thương tổn da ở đầu ngón hoặc thân mình, đầu, mặt, cổ.
Nếu chỉ có thương tổn móng đơn thuần thì rất khó chẩn đoán, dễ nhầm lẫn với các bệnh lý tại móng, phải sinh thiết móng để khẳng định chẩn đoán.
Thương tổn móng thường gặp :
- Rỗ móng: có những chấm lõm trên bề mặt các móng (dạng cái đê khâu) hoặc những vân ngang, đốm trắng, viền màu vàng đồng trên bề mặt móng.
- Hiện tượng bong móng ở bờ tự do, móng dầy và mủn.
- Có thể biến mất toàn bộ phần móng để lộ giường móng, đỏ da, bong vảy sừng.
- Xuất hiện các mụn dưới móng hoặc xung quanh móng ở Vảy nến thể mủ .
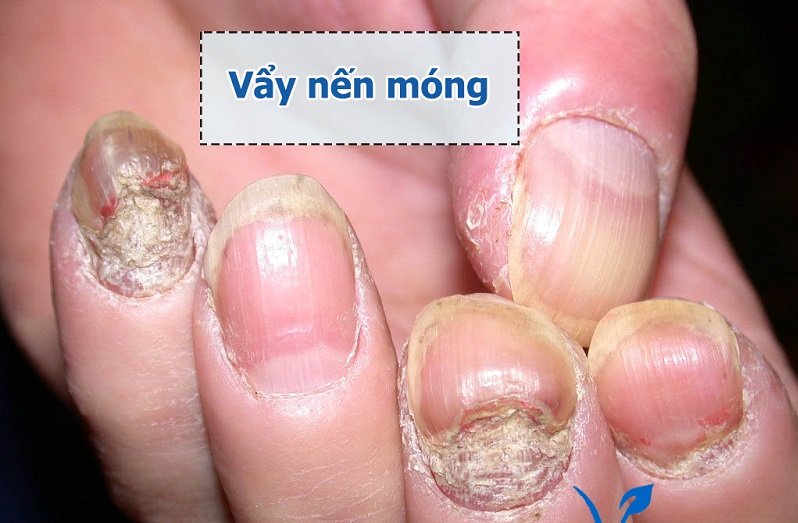
Hình 2. Thương tổn móng ở bệnh nhân vảy nến
*Thương tổn khớp
Chiếm khoảng 10-20% số trường hợp bệnh nhân vảy nến.
- đau các khớp
- hạn chế và viêm một khớp
- viêm đa khớp trong bệnh vảy nến hình ảnh lâm sàng giống viêm đa khớp dạng thấp
- viêm khớp cột sống ở bệnh nhân vảy nến hiếm gặp hơn so với viêm đa khớp, khó phân biệt với Viêm cột sống dính khớp.
Trên phim XQuang thể hiện tình trạng: mất vôi ở đầu xương, hủy hoại sụn, xương, dính khớp.
*Thương tổn niêm mac
Ở quy đầu: những dát màu hồng, không thâm nhiễm, ranh giới rõ với vùng da lành, trên bề mặt dát không có hoặc rất ít vảy trắng, thương tổn có xu hướng tái diễn ở mỗi đợt bùng phát của bệnh.
Ở lưỡi: thương tổn viêm đỏ giống Viêm lưỡi hình bản đồ hoặc Viêm lưỡi phì đại tróc vảy.
Ở mắt: hình ảnh viêm kết mạc, viêm giác mạc, viêm mí mắt
Ngoài ra, tùy theo biểu hiện khác nhau của Vảy nến mà có các thể lâm sàng khác nhau:
- Thể thông thường
Dựa theo kích thước và số lượng thương tổn
- Vảy nến thể chấm hay thể giọt: thương tổn có kích thước dưới 1cm
- Vảy nến thể đồng tiền: thương tổn kích thước từ 1-3 cm
- Vảy nến thể mảng hoặc thành đám: thương tổn kích thước từ 5-10cm.
Dựa theo vị trí thương tổn
- Vảy nến ở các nếp gấp hay gọi là Vảy nến đảo ngược.
- Vảy nến ở da đầu và ở mặt.
- Vảy nến lòng bàn tay, bàn chân.
- Vảy nến của các móng
- Thể đặc biệt
- Vảy nến thể mủ
- Thể của Barber: thương tổn khu trú ở lòng bàn tay, bàn chân
- Viêm da đầu chi liên tục của Hallopeau: thương tổn khu trú ở các đầu ngón tay, ngón chân
- Thể lan tỏa: thể lan tỏa nặng của Zumbusch.
- Bệnh biểu hiện đột ngột sốt 40°C
- Những mảng dát đỏ kích thước lớn, lan tỏa, màu đỏ tươi, căng phù nhẹ, không có hoặc rất ít vảy gây nên tình trạng đỏ da toàn thân.
- Trên bề mặt mảng dát đỏ xuất hiện những mụn mủ nhỏ li ti, kích thước bằng đầu đinh ghim, màu trắng đục tập trung thành đám. Những mụn mủ này vô khuẩn. Xét nghiệm mủ không tìm thấy vi khuẩn.
Ở bệnh nhân vảy nến thể mủ, các giai đoạn: dát đỏ, mụn mủ và bong vảy da xuất hiện xen kẽ do các đợt phát bệnh xảy ra liên tiếp.
- Vảy nến đỏ da toàn thân
Thường là biến chứng của Vảy nến thể thông thường, đặc biệt là do dùng corticoid toàn thân, có khi lại là biểu hiện đầu tiên của bệnh vảy nến.
Có hai hình thái:
- dạng khô, không thâm nhiễm tương ứng với thể vảy nến toàn thân hoặc vảy nến lan tỏa
- dạng ướt và phù nề gọi là đỏ da toàn thân vảy nến.
Hình thái khô và ướt đôi khi lại là 2 giai đoạn tiến triển của bệnh, ban đầu thương tổn khô sau đó xuất hiện phù nề, nứt nẻ, tiết dịch, bội nhiễm.
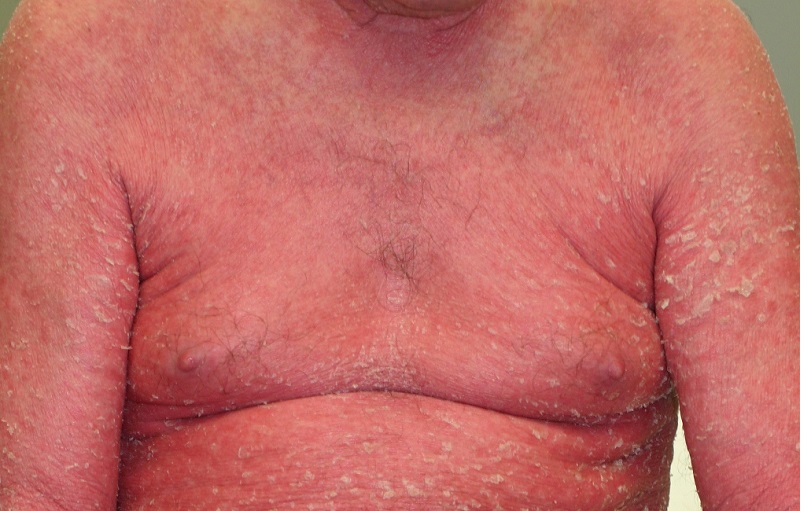
Hình 3. Đỏ da toàn thân vảy nến
- Vảy nến trẻ em
Tất cả vảy nến thông thường ở người lớn có thể được thấy ở trẻ em. Tuy nhiên, vảy nến ở trẻ em có thể gặp một số hình thái đặc biệt.
- Vảy nến cấp thể giọt. Thể này rất thường gặp, nó thường kế tiếp sau một bệnh nhiễm trùng mũi họng, đôi khi sau khi tiêm vacxin.
- Vảy nến ở trẻ sơ sinh (psoriasis du nourrisson).
Các biện pháp chẩn đoán Vảy nến
Bệnh Vảy nến đôi khi khó chẩn đoán do người bệnh đã dùng thuốc điều trị làm thay đổi hình ảnh lâm sàng của bệnh.
Chẩn đoán xác định dựa vào:
- Thương tổn: dát đỏ, trên có phủ vảy trắng xếp chồng lên nhau thành nhiều lớp dễ bong, ranh giới rõ.
- Nghiệm pháp Brocq dương tính.
- Hình ảnh mô bệnh học (cần làm khi thương tổn trên da không rõ ràng)
Đặc trưng là hình ảnh tế bào sừng vẫn còn nhân, mất lớp hạt, lớp gai
quá sản, thâm nhiễm viêm.
Chẩn đoán phân biệt
- Giang mai thời kỳ thứ II
Thương tổn: các sẩn màu hồng, xung quanh có vảy trắng( dễ gây nhầm lẫn)
Khác nhau:
- Cạo vảy theo phương pháp Brocq âm tính
- Xét nghiệm Giang mai dương tính
- Lupus đỏ kinh:
Thương tổn: dát đỏ( dễ gây nhầm lẫn với Vảy nến đã điều trị)
Khác: ở Lupus đỏ kinh
- có teo da
- vảy da dính, khó bong.
- Á vảy nến:
Thương tổn: các sẩn, mảng màu hồng có váy trắng
Khác nhau:
Cạo vảy ở bệnh Á vảy nến có dấu hiệu “gắn xi”.
- Vảy phấn hồng Gibert:
Thương tổn: mảng da đỏ hình tròn hoặc hình bầu dục, có vảy phấn nổi cao so với trung tâm.
Khác nhau:
- Thương tổn ở Vảy phấn hồng Gibert rải rác toàn thân, các vị trí vùng đầu, mặt và bàn tay bàn chân thường không có thương tổn. Còn ở Vảy nến, thương tổn có thể xuất hiện ở tất cả các vị trí này
- Vảy phấn hồng Gibert sẽ khỏi trong vòng 4-8 tuần( thậm chí có trường hợp không cần điều trị).
- Vảy phấn đỏ chân lông:
Thương tổn:
- các sẩn màu hồng, có vảy phấn, vị trí hay gặp nhất là ở mặt duỗi đốt 2, đốt 3 ngón tay( dễ nhầm lẫn với vị trí của thương tổn Vảy nến
Khác nhau:
- Thương tổn Vảy phấn đỏ chân lông có hình chóp khu trú ở nang lông
Các biện pháp điều trị Vảy nến
Vảy nến là một bệnh mạn tính, tuy không nguy hiểm đến tính mạng người bệnh nhưng lại ảnh hưởng đến chất lượng cuộc sống của họ. Vậy nên, cần có liệu trình điều trị thích hợp và duy trì lâu dài. Điều trị bệnh Vảy nến chia thành 2 giai đoạn:
- Giai đoạn tấn công: điều trị tại chỗ, toàn thân hoặc kết hợp cả hai nhằm làm sạch thương tổn.
- Giai đoạn duy trì: để đảm bảo bệnh không bùng phát trở lại. Cần tư vấn cho người bệnh nắm rõ về tính chất mạn tính, tiến triển và ổn định từng đợt của bệnh Vảy nến để họ phối hợp tốt với thầy thuốc, tuân thủ điều trị cũng như đảm bảo có một lối sống, sinh hoạt điều độ phù hợp.
Cho đến nay, y học vẫn chưa có phương pháp điều trị khỏi hoàn toàn bệnh Vảy nến. Tuy nhiên, nếu vận dụng và phối hợp các phương pháp một cách hợp lý cùng với sự hợp tác tốt của người bệnh thì chúng ta hoàn toàn có thể kiểm soát tốt bệnh Vảy nến, hạn chế được các đợt bùng phát, cải thiện chất lượng cuộc sống cho người bệnh Vảy nến.
Tại chỗ
Có thể dùng các thuốc bôi nhằm làm sạch thương tổn:
- Mỡ Goudron
- Dithranol, anthralin: Anaxeryl
- Mỡ salicylic 3-5%.
- Calcipotriol : Daivonex, Dovonex.
- Calcipotriol kết hợp với corticoid: Daivobet, Xamiol.
- Kem, mỡ hoặc gel vitamin A acid.
- Kem kẽm oxyd
- Mỡ, kem corticoid
Quang trị liệu
- UVB, UVA chiếu tuần 3 lần hoặc cách ngày.
- UVB-NB: UVB dải hẹp rất có hiệu quả.
- PUVA: Meladinine 0,75mg/kg uống trước 3 giờ khi chiếu UVA.
Toàn thân
- Vitamin A acid (Soriatane]: liều từ 25-30 mg/ngày.
Liều thay đổi theo từng bệnh nhân và từng giai đoạn bệnh.
- Methotrexat: liều mỗi tuần 7,5 – 10mg, uống hoặc tiêm bắp.
- Cyclosporin A: liều khởi đầu 1,5-2,5 mg/kg/ngày.
Tác dụng phụ:
- Gây quái thai.
- Rối loạn chức năng gan, thận.
- Giảm bạch cầu.
Vì vậy, thầy thuốc phải thận trọng khi chỉ định và cần theo dõi nghiêm ngặt tình trạng người bệnh trong quá trình điều trị.
- Corticoid: không nên sử dụng.
Tuy nhiên, trường hợp Vảy nến thể mủ trên phụ nữ có thai, cân nhắc sử dụng corticoid đường toàn thân.
- Một số chất sinh học được nghiên cứu điều trị bệnh vảy nến hiệu quả như: Etanercept, Alefacept, Infliximab…
- Nâng cao thể trạng các vitamin B12, C…
Các thuốc sinh học
Chỉ định trong các trường hợp:
- Vảy nến thể mảng (mức độ trung bình, nặng)
- Đỏ da toàn thân vảy nến
- Vảy nến thể mủ
- Viêm khớp vảy nến.
Chống chỉ định tuyệt đối với:
- Bệnh nhân ung thư, nhiễm trùng do bệnh lao, người có hệ miễn dịch suy yếu( BN HIV).
- Phụ nữ mang thai và cho con bú.
Với trẻ em, thận trọng khi chỉ định.
Thuốc chia thành 3 nhóm:
- Các thuốc tác động trên tế bào lympho
Alefacept
– Liều dùng: 15mg tiêm bắp hàng tuần x 12 tuần.
– Tác dụng phụ: giảm số lượng tế bào lympho, bệnh ác tính, nhiễm khuẩn nặng, Tác dụng của các vaccin sống chưa được nghiên cứu.
– Theo dõi: số lượng CD4 mỗi 2 tuần trong quá trình điều trị.
- Các thuốc ức chế interleukin (IL)
Ustekinumab (Stelara)
– Liều dùng: tiêm dưới da, tại tuần thứ 0, thứ 4 và sau đó cứ mỗi 12 tuần.
- 45 mg nếu trọng lượng dưới 100kg
- 90mg nếu trọng lượng trên 100 kg.
– Tác dụng phụ: nhiễm khuẩn nặng, tăng nguy cơ bệnh ác tính.
– Lưu ý: Không khuyến cáo dùng Vaccin sống
- Các kháng thể đơn dòng kháng interleukin-17 đang trong giai đoạn thử nghiệm
Secukinumab (Novartis)
– Liều dùng: tiêm dưới da, 150mg hàng tháng hoặc ở các tuần 1,2,4.
– Tác dụng phụ: viêm mũi họng, đau đầu, làm bệnh vảy nến nặng thêm, nhiễm khuẩn, hạ bạch cầu, dị ứng.
Brodalumab (Amgen)
– Liều dùng: thử nghiệm lâm sàng pha II sử dụng các liều 70, 140, 210, 280 tiêm hàng tháng, trong thời gian 3 tháng.
– Tác dụng phụ: nhiễm khuẩn đường hô hấp trên, đau khớp, phản ứng tại chỗ tiêm, giảm bạch cầu, mày đay.
Ixekizumab (Eli Lilly)
– đã hoàn thành thử nghiệm lâm sàng
– Tác dụng phụ: giống với brodalumab, bao gồm nhiễm khuẩn đường hô hấp trên, đau khớp, phản ứng tại chỗ tiêm, giảm bạch cầu, mày đay.
- Các thuốc kháng TNF-α
Etanercept (Enbrel)
– Liều dùng: tiêm dưới da, 25-50 mg x 2 lần/tuần
Thường cho 50 mg x 2 lần/tuần x 12 tuần, sau đó cho 50 mg hằng tuần.
– Tác dụng phụ: nhiễm khuẩn nặng, xơ cứng tủy rải rác, bệnh ác tính, làm nặng suy tim sung huyết, hội chứng giống lupus (kháng thể kháng ds-DNA dương tính).
– Lưu ý: Không nên dùng vaccin sống.
Infliximab(Remicade)
– Liều dùng: truyền tĩnh mạch trên 2 giờ
5-10 mg/kg tại các tuần 0, 2 và 6, sau đó cứ 08 tuần một lần.
– Tác dụng phụ: nhiễm khuẩn nặng, xơ cứng tủy rải rác, bệnh ác tính, làm nặng suy tim sung huyết, hội chứng giống lupus (kháng thể kháng ds-DNA dương tính).
– Lưu ý: Không nên dùng vaccin sống.
Adalimumab (Humira)
– Liều dùng: Chế phẩm của thuốc dưới dạng tiêm
- 80 mg trong tuần đầu, nghỉ 1 tuần
- sau đó 40mg hàng tuần..
– Tác dụng phụ: phản ứng tại chỗ tiêm, nhiễm khuẩn, hội chứng giống lupus, làm nặng tình trạng suy tim, các biểu hiện thần kinh.
– Chống chỉ định: Bệnh nhân lao, Viêm gan B
– Lưu ý: Không sử dụng vac-xin sống khi dùng thuốc.
Bệnh học Da Liễu tập 1 chủ biên PGS.TS.Nguyễn Văn Thường
Everything You Need to Know About Psoriasis | Healthline
Psoriasis | Dermnet NZ
Lưu ý: Thông tin trong bài viết chỉ mang tính chất tham khảo, vui lòng liên hệ với Bác sĩ, Dược sĩ hoặc Chuyên viên y tế để được tư vấn cho từng trường hợp Bệnh cụ thể, không tự ý làm theo hướng dẫn của bài viết.