Tổng quan Thương hàn và phó thương hàn
Bệnh thương hàn và phó thương hàn do vi khuẩn Salmonella typhi và Salmonella paratyphi A, B, C gây bệnh.
Bệnh lây theo đường tiêu hóa, có thể gây thành các vụ dịch, gây nhiễm khuẩn toàn thân, thường có biểu hiện sốt kéo dài kèm theo các triệu chứng tiêu hóa, không được chẩn đoán và điều trị kịp thời có thể gây nhiều biến chứng, thậm chí tử vong. S.typhi thường gây bệnh cảnh nặng nề hơn so với các vi khuẩn còn lại.
Chẩn đoán xác định bệnh dựa vào lâm sàng và xét nghiệm nuôi cấy tìm vi khuẩn gây bệnh dương tính hoặc hiệu giá kháng thể O > 1/100.
Nguyên tắc điều trị chính là liệu pháp kháng sinh và điều trị hỗ trợ, xử lý biến chứng kịp thời. Hiện nay tuy đã có vắc xin phòng bệnh tuy nhiên vẫn không được chỉ định rộng rãi do hiệu quả phòng ngừa không cao và tác dụng phụ tương đối.
Nguyên nhân Thương hàn và phó thương hàn
Salmonella thuộc họ vi khuẩn đường ruột, có hơn 2400 type vi khuẩn đã được phân lập, gây bệnh ở cả người và động vật. Trong đó Salmonella typhi và Salmonella paratyphi A, B, C chỉ gây bệnh thương hàn và phó thương hàn ở người, các chủng vi khuẩn còn lại có thể gây bệnh trên hệ tiêu hóa, hệ cơ quan khác trên cả người và động vật.
Salmonella là trực khuẩn bắt màu gram âm, di động được nhờ lông mao, không có vỏ, sinh nội độc tố gây bệnh, có thể tồn tại trong môi trường nước một thời gian dài và chống lại một số hóa chất thông thường. Trực khuẩn có 3 loại kháng nguyên chính là: kháng nguyên O, kháng nguyên H, kháng nguyên Vi.
Triệu chứng Thương hàn và phó thương hàn
Lâm sàng đa dạng có thể biểu hiện triệu chứng nhẹ, mơ hồ đến bệnh cảnh nhiễm trùng nặng, biến chứng nhiều cơ quan, thậm chí tử vong. Thể bệnh điển hình gồm các triệu chứng sau:
– Thời kỳ ủ bệnh: 3 -21 ngày (trung bình 1-2 tuần), đa số người bệnh trong thời kỳ này không có triệu chứng lâm sàng, 1 số ít có thể có triệu chứng viêm dạ dày, tiêu chảy cấp sau tự giới hạn.
– Thời kỳ khởi phát: Bệnh diễn biến từ từ với các triệu chứng:
- Sốt tăng dần, chủ yếu tăng về buổi chiều, sốt hình cao nguyên trong 5 – 7 ngày
- Mệt mỏi, đau đầu, đau mỏi người, đau cơ xương khớp, chán ăn, ăn không ngon
- Triệu chứng tiêu háo như đau bụng, nôn, buồn nôn, đi ngoài phân táo
- Mạch và nhiệt độ phân ly
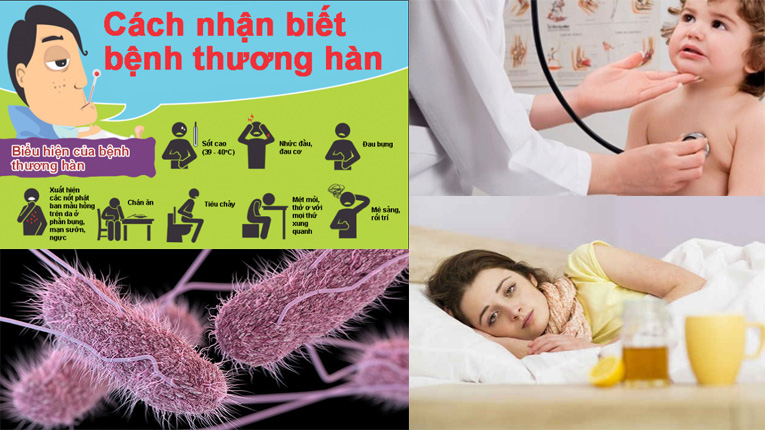
Biểu hiện của người bị bệnh thương hàn
Thăm khám thực thể ghi nhận hội chứng nhiễm trùng nhiễm độc, bụng chướng, có dấu hiệu óc ách hố chậu, sờ thấy quai chậu, khám thấy lách to, gõ đáy phổi có thể thấy đục nhẹ.
+ Thời kỳ toàn phát:
- Xảy ra vào tuần thứ 2, kéo dài từ 2-3 tuần. Người bệnh có biểu hiện:
- Nhiễm trùng nhiễm độc nặng, người mệt lử, môi khô lưỡi bẩn, ảnh hưởng tri giác.
- Sốt cao liên tục tăng dần, 40-41oC, tạo sốt hình cao nguyên.
- Mạch nhiệt phân ly (người bệnh sốt cao nhưng bắt mạch thường chậm).
- Biểu hiện tại tiêu hóa: tiêu chảy phân vàng, lỏng hoặc nâu; đau bụng nhẹ, chướng hơi, khám có dấu hiệu óc ách hố chậu; khám thực thể có lách to và gan to; viêm họng Duguet. Khoảng 1/3 số trường hợp có biểu hiện hồng ban từ khoảng ngày thứ 7 đến ngày thứ 10 với kích thước khoảng 2-4 mm, ở thân mình, sau khoảng 2-3 ngày sẽ mất.
+ Thời kỳ lui bệnh: Vào khoảng tuần thứ 3-4, lâm sàng giảm sốt, triệu chứng giảm dần và hồi phục kéo dài.
Ở trẻ dưới 1 tuổi, bệnh thường rất nặng, dễ gặp biến chứng và tiên lượng tử vong cao. Trẻ dưới 5 tuổi, đôi khi triệu chứng lâm sàng không điển hình, biểu hiện đi ngoài phân lỏng nước, sốt cao co giật, nôn nhiều,…
Các biện pháp chẩn đoán Thương hàn và phó thương hàn
a. Chẩn đoán xác định
Dựa vào dịch tễ, lâm sàng và xét nghiệm cận lâm sàng.
– Dịch tễ khai thác có đến/đi/ở/qua vùng có dịch đang lưu hành hoặc có tiếp xúc với người bệnh. Lâm sàng: thể bệnh điển hình như trên hoặc triệu chứng sốt trên 1 tuần chưa tìm được nguyên nhân, có biểu hiện tiêu hóa chán ăn, buồn nôn, rối loạn đại tiện trước là táo bón sau đi ngoài phân lỏng nước, gan to, lách to, bụng chướng và có dấu hiệu óc ách trong ổ bụng, đào ban,…
– Các xét nghiệm cận lâm sàng bao gồm xét nghiệm chẩn đoán căn nguyên và xét nghiệm hỗ trợ chẩn đoán

Xét nghiệm chẩn đoán căn nguyên gây bệnh thương hàn tại MEDLATEC
+ Chẩn đoán căn nguyên:
- Xét nghiệm huyết thanh: Phản ứng Widal làm 2 lần ( tuần đầu của bệnh và cuối tuần thứ 2). Chẩn đoán khi hiệu giá kháng thể O > 1/100 hoặc hiệu giá kháng thể lần thứ 2 cao gấp 4 lần so với lần thứ 1. Tuy nhiên các căn nguyên Salmonella khác hoặc một số vi khuẩn gram âm khác cũng có thể gây dương tính giả. Ở người lành mang trùng, chẩn đoán có thể dựa vào xét nghiệm kháng thể kháng nguyên Vi
- Nuôi cấy tìm vi khuẩn gây bệnh: bệnh phẩm gồm máu, dịch tủy xương, phân, nước tiểu, hồng ban, cấy dịch mật,… Tỉ lệ dương tính khác nhau tùy từng bệnh phẩm và thời gian lấy bệnh phẩm. Ví dụ cấy máu trước khi dùng kháng sinh có thể dương tính trong 80 -90% trong tuần đầu của bệnh, sang tuần thứ ba tỉ lệ này giảm khoảng 50%.
+ Xét nghiệm hỗ trợ chẩn đoán:
- Công thức máu: Số lượng bạch cầu đa số giảm hoặc không tăng, khi số lượng bạch cầu tăng cần đề phòng biến chứng. Do nhiễm khuẩn kéo dài hoặc biến chứng chảy máu, số lượng hồng cầu thường giảm. Tốc độ máu lắng tăng.
- Sinh hóa máu: Các marker viêm như CRP, procalcitonin tăng. Thay đổi về chức năng gan, thận, rối loạn điện giải tùy từng trường hợp.
b. Chẩn đoán phân biệt
Cần chẩn đoán phân biệt với một số bệnh sau:
+ Nhiễm khuẩn huyết, viêm nội tâm mạc nhiễm khuẩn, ổ áp xe sâu như áp xe gan, áp xe lách, bệnh sốt rét,…
+ Bệnh về máu có bạch cầu thấp, bệnh hệ thống như bệnh tạo keo,…
Các biện pháp điều trị Thương hàn và phó thương hàn
a. Liệu pháp kháng sinh
– Kháng sinh được ưu tiên sử dụng là kháng sinh nhóm Fluroquinolon như ciprofloxacin 15 mg/kg/ngày, olfoxacin 10-15 mg/kg/ngày,… Thời gian điều trị trung bình khoảng 5-7 ngày, kéo dài đến 2 tuần với những trường hợp có biến chứng hoặc nghi ngờ vi khuẩn đề kháng kháng sinh. Những trường hợp nặng nên dùng đường tĩnh mạch
– Các kháng sinh thay thế như: nhóm cephalosporin thế hệ III (ceftriaxone, Cefoperazone, Cefixime) đường uống hoặc đường tĩnh mạch, liều lượng theo cân nặng, dùng trong khoảng 10 – 14 ngày; Azithromycin 15 mg/kg/ ngày ở trẻ nhỏ, 1g/ngày ở người lớn, dùng từ 5-7 ngày. Các kháng sinh khác như Cotrimoxazole, Ampicillin, Amoxcillin (dùng khoảng 2 tuần) không được khuyến cáo nhiều trừ khi có bằng chứng vi khuẩn còn nhạy cảm.
– Đối với người lành mang trùng: cần siêu âm ổ bụng hoặc chụp đường mật cản quang để chẩn đoán có sỏi túi mật hay không. Kháng sinh có thể sử dụng là ciprofloxacin 1g/ ngày x 4 tuần hoặc amoxicillin 3-6g/ngày x 6 tuần. Trường hợp người bệnh có sỏi túi mật chỉ định cắt túi mật nếu điều trị nội khoa thất bại.
b. Điều trị hỗ trợ và phát hiện, xử lý biến chứng
– Sử dụng corticoid: trong trường hợp có biến chứng, bệnh nặng có rối loạn tri giác, sốc,… Thuốc khuyến cáo là dexamethasone: trong 30 phút đầu tiên truyền tĩnh mạch 3 mg/kg, sau đó giảm liều xuống 1 mg/kg/6 giờ x 8 lần. Thời gian sử dụng dexamethason trong 48 tiếng, không dùng kéo dài do làm tăng tỉ lệ tái phát.
– Hạ sốt bằng paracetamol liều 10-15 mg/kg/ lần khi sốt từ 38.5oC, mỗi lần cách nhau 4-6h. Áp dụng các biện pháp hạ nhiệt khác như mặc quần áo thông thoáng, lau người, uống nhiều nước,…
– Điều chỉnh rối loạn nước và điện giải, thăng bằng toan- kiềm.
– Nếu có biến chứng xuất huyết tiêu hóa: chỉ định truyền máu và theo dõi sát tình trạng chảy máu.
– Biến chứng thủng ruột: cần can thiệp ngoại khoa như khâu lỗ thủng, rửa sạch ổ bụng,… Nếu tình trạng nặng cần hồi sức tích cực.
c. Điều trị khác
– Chế độ ăn: ăn thức ăn mềm, lỏng, dễ tiêu, đủ năng lượng, uống nhiều nước
– Không chỉ định các thuốc nhuận tràng vì nguy cơ thủng ruột hoặc xuất huyết tiêu hóa.
1. “Hướng dẫn chẩn đoán và điều trị một số bệnh truyền nhiễm”, Bộ Y tế, 2015.
2. CDC, Salmonella.
3. WHO, Typhoid.
4. John V. Ashurst; Justina Truong; Blair Woodbury, Salmonella typhi. StatPearls [Internet].
5. Henning Trawinski , Sebastian Wendt, “Typhoid and paratyphoid fever”, Z Gastroenterol 2020; 58(02): 160-170.
Lưu ý: Thông tin trong bài viết chỉ mang tính chất tham khảo, vui lòng liên hệ với Bác sĩ, Dược sĩ hoặc Chuyên viên y tế để được tư vấn cho từng trường hợp Bệnh cụ thể, không tự ý làm theo hướng dẫn của bài viết.